Thông báo: Bệnh viện Da liễu Trung ương mời các nhà thầu quan tâm nộp hồ sơ chào giá đăng ký thực hiện dự toán mua sắm máy UVB cầm tay
.
Thông báo- 10 giờ trước
Sáng: 7h30-12h00
Chiều: 13h30-16h30
Sáng: 6h00-7h30
Sáng: 7h30-12h00
Chiều: 14h-17h30
Hyperkeratosis lenticularis perstans (HLP) hay còn gọi là bệnh Flegel’s, là một bệnh da hiếm gặp với đặc trưng trên lâm sàng là nhiều sẩn dày sừng màu đỏ hoặc nâu, kích thước 1-5mm. Tổn thương hay gặp đối xứng ở tay chân, chủ yếu ở cẳng tay chân, mu tay chân, tuy nhiên có thể ở thân mình. Chẩn đoán bệnh Flegel’s dựa vào lâm sàng và mô bệnh học. Cơ chế bệnh sinh của HLP chưa rõ ràng và chưa có thống nhất trong điều trị. Chúng tôi báo cáo hai trường hợp lâm sàng được chẩn đoán bệnh Flegel’s tại Bệnh viện Da liễu Trung ương.
Trường hợp 1
Bệnh nhân nam (BN A), 46 tuổi, đến khám với các tổn thương dạng sẩn nhỏ, rải rác ở mu tay và mu chân. Bệnh nhân ngứa nhẹ vùng tổn thương. Không khai thác thấy tiền sử những người gia đình có tổn thương tương tự.
Khám lâm sàng thấy các sẩn màu đỏ nâu, dày sừng, kích thước 1-3mm, số lượng nhiều, phân bố đối xứng ở mu tay chân, phần thấp cẳng tay chân hai bên (Hình 1-2). Không thấy tổn thương ở thân mình và niêm mạc.
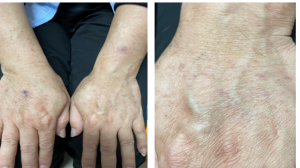
Hình 1: Tổn thương cơ bản là các sẩn dày sừng, màu đỏ nâu, kích thước 1-3mm ở mu tay và phần thấp cẳng tay hai bên của BN A (Nguồn: BSNT Hồ Phương Thùy)
Hình 2. Tổn thương tương tự ở mu chân hai bên của BN A (Nguồn: BSNT Hồ Phương Thùy)
Hình ảnh mô bệnh học cho thấy dày sừng nén chặt tạo thành cột ở thượng bì và phản ứng viêm bạch cầu đơn nhânh ở rải rác ở trung bì nông và mạch máu (Hình 3)
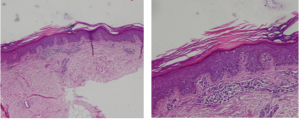
Hình 3. Hình ảnh mô bệnh học là dày sừng nén chặt tạo thành cột sừng ở thượng bì (HE x 10). Xâm nhập viêm bạch cầu đơn nhân ở trung bì nông và quanh mạch (HE x 40) của BN A (Nguồn: BSNT Hồ Phương Thùy)
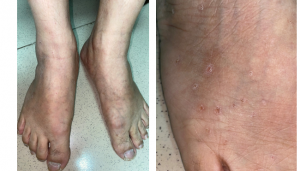
Trường hợp 2: Bệnh nhân nữ (BN B), 35 tuổi, đến khám với các tổn thương sẩn dày sừng màu đỏ, nâu xuất hiện cách 1 năm. Tổn thương chủ yếu ở mu tay, mu chân, không có tổn thương ở thân mình và niêm mạc (Hình 4-7). Bệnh nhân ngứa ít tại tổn thương. Bệnh nhân không mắc các bệnh lý nội ngoại khoa khác. Gia đình bệnh nhân có chị gái có tổn thương tương tự.
Hình 4. Tổn thương các chấm dày sừng ở mặt mu tay hai bên của BN B (Nguồn: BS. Bùi Thị Phương Minh)
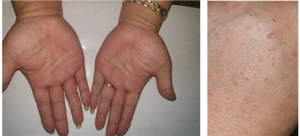
Hình 5. Lòng bàn tay không có tổn thương, Tổn thương là các sẩn dày sừng màu nâu ở mu tay (Nguồn: BS. Bùi Thị Phương Minh)
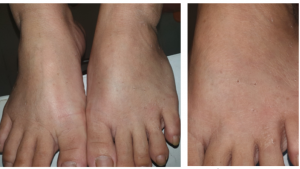
Hình 7. Tổn thương tương tự ở mu chân hai bên ở BN B (Nguồn: BS. Bùi Thị Phương Minh)
Mô bệnh học là hình ảnh dày sừng, mỏng lớp hạt, thượng bì teo, xâm nhập lympho dày đặc dạng dải ở nhú trung bì (Hình 8)
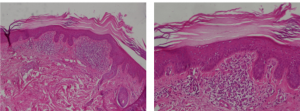
Hình 8. Tổn thương dày sừng nén chặt tạo thành cột với lớp thượng bì phía dưới teo. Xâm nhập viêm bạch cầu đơn nhân thành dải sát màng đáy (HE x 40) ở BN B (Nguồn: BS. Bùi Thị Phương Minh)
Bàn luận
Bệnh Flegel’s (Hyperkeratosis lenticularis perstans – HLP) được chẩn đoán đầu tiên bởi bác sĩ Flegel năm 1958 với một bệnh nhân nam 50 tuổi, với tổn thương sẩn dày sừng, đối xứng ở mặt mu chân và cẳng chân hai bên, tồn tại dai dẳng trong 20 năm, không triệu chứng cơ năng. Từ đó, một số trường hợp lâm sàng được báo cáo rải rác, xuất hiện ở các chủng tộc khác nhau.
Tuổi khởi phát của bệnh thường từ 30-50, ở cả hai giới và rất ít gặp ở trẻ em cũng như thanh thiếu niên.
Cơ chế bệnh sinh chưa rõ ràng với sự bất thường sừng hóa và phản ứng viêm bạch cầu đơn nhân ở nhú trung bì. Một số trường hợp được báo cáo HLP là bệnh di truyền trội trên nhiễm sắc thể thường tuy nhiên cũng thấy một số trường hợp không có yếu tố gia đình. Một số trường hợp có thể liên quan đến một số bệnh nội tiết như đái tháo đường, cường giáp.
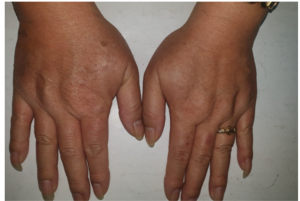
Đặc điểm lâm sàng đặc trưng của bệnh nhân HLP là các tổn thương sẩn dày sừng màu đỏ-nâu, đối xứng, thường không triệu chứng hoặc ngứa ít, thường kéo dài dai dẳng và hiếm khi tự thuyên giảm. Vị trí tổn thương hay ở mặt mu phần xa của tay chân, một số trường hợp nặng có thể thấy ở gốc chi, thân mình mà hiếm khi xuất hiện ở mặt hoặc lòng bàn tay, chân (Hình 9).
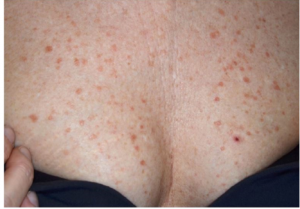
Hình 9. Tổn thương lan rộng đến thân mình (Nguồn: Bortoluzzi et al)
Một báo cáo của De Argila và cộng sự năm 1994 trên 10 trường hợp HLP với lứa tuổi từ 41-80. Tác giả báo cáo trong số đó có 3 trường hợp di truyền, 9 trường hợp có tổn thương ở chân, 5 trường hợp tổn thương ở tay nhưng không ai có tổn thương lòng bàn tay và lòng bàn chân; có 2 trường hợp kèm theo bệnh nội tiết (cường giáp, đái tháo đường type 2).
Dựa vào hình ảnh trên Dermoscopy của HLP, có thể giúp chẩn đoán phân biệt với một số bệnh dày sừng khác với các đặc điểm (Hình 10):

Hình 10. Trung tâm tổn thương là cấu trúc màu nâu và xung quanh là các vảy trắng, nổi gờ, trên bề mặt, một số tổn thương tăng sắc tố màu nâu nhạt ở xung quanh (Nguồn: Manuel Valdebran et al)
Đặc điểm mô bệnh học có thể phân biệt với các bệnh khác như porokeratosis, lichen phẳng, bệnh Kyrle’s, stucco keratosis với các đặc trưng:
Chẩn đoán phân biệt với các bệnh như porokeratosis, bệnh Kyrle, stucco keratosis, lichen nitidus (Bảng 1).

Về điều trị, chưa có thống nhất cho HLP mà chủ yếu dựa trên các báo cáo case lâm sàng đơn lẻ. Điều trị gồm có:
Thuốc bôi:
Thuốc uống:
Retinoids uống (isotretinoin hoặc acitretin) với cơ chế bình thường hóa sự biệt hóa của tế bào sừng, được báo cáo là thành công trong một số trường hợp. Karadag và cộng sự báo cáo một trường hợp điều trị thành công một bệnh nhân mắc HLP lan tỏa với isotretinoin liều 0.37mg/kg/ngày trong vòng 3 tháng tuy nhiên tác giả chưa nhắc đến thời gian theo dõi sau điều trị.
Liệu pháp ánh sáng:
PUVA: Cooper’s và cộng sự báo cáo thành công khi điều trị bằng PUVA, đáp ứng nhanh sau vài tuần, tuy nhiên tái phát sau đó.
Các phương pháp loại bỏ tổn thương:
Dùng laser CO2, nạo tổn thương, bào, liệu pháp lạnh… mang lại hiệu quả nhanh tuy nhiên khó áp dụng đối với những trường hợp tổn thương lan tỏa với số lượng lớn.
KẾT LUẬN
Chúng tôi báo cáo hai bệnh nhân với chẩn đoán bệnh Hyperkeratosis lenticularis perstans (HLP) với đặc điểm điển hình trên lâm sàng và mô bệnh học. HLP, hay còn gọi là bệnh Flegel’s, là một bệnh hiếm gặp với đặc trưng các tổn thương sẩn dày sừng màu đỏ nâu kích thước nhỏ. Các điều trị như corticoid bôi tại chỗ, retinoids uống là các lựa chọn được ưu tiên tuy nhiên kết quả chưa thống nhất.
TÀI LIỆU THAM KHẢO
Bài viết: ThS.BS. Bùi Thị Phương Minh, BSNT Hồ Phương Thùy
Đăng bài: Phòng CTXH
Email của bạn sẽ không được hiển thị công khai. Các trường bắt buộc được đánh dấu *
.
Tin hoạt động- 17 giờ trước
.
Tin hoạt động- 1 ngày trước