Lịch làm ngoài giờ từ 2/5 đến 12/5/2024
.
Lịch ngoài giờ- 5 ngày trước
Sáng: 7h30-12h00
Chiều: 13h30-16h30
Sáng: 6h00-7h30
Sáng: 7h30-12h00
Chiều: 14h-17h30
Lupus ban đỏ hệ thống thể bọng nước (BSLE) là bệnh lý bọng nước dưới thượng bì hiếm gặp có kháng thể tự miễn. Bệnh có biểu hiện đặc trưng là bọng nước, mụn nước xuất hiện cấp tính trên nền lupus ban đỏ hệ thống từ trước, hiếm khi là biểu hiện đầu tiên của bệnh. Bệnh thường gặp trong độ tuổi từ 20 – 40, trong đó nữ nhiều hơn nam.
Trường hợp lupus ban đỏ hệ thống thể bọng nước đầu tiên trên thế giới phát hiện năm 1973 bởi Pedro và Dahl. Bệnh nhân nữ, 17 tuổi, khởi phát với tổn thương bọng nước, mụn nước, dát đỏ toàn thân và trợt niêm mạc miệng. Ban đầu bệnh nhân được chẩn đoán bệnh hồng ban đa dạng thể bọng nước và điều trị bằng prednisone 40mg/ngày, tổn thương đỡ sau 2 tuần dùng thuốc. Sau 1 tháng, bệnh nhân xuất hiện tổn thương da trở lại, sốt cao, sinh thiết da nhận định hình ảnh mô bệnh học của viêm da dạng Herpes. Do vậy, bệnh nhân được chỉ định dapson, nhưng sau 3 ngày, điều trị bắt buộc phải dừng do tình trạng tan máu. Bệnh nhân được chuyển sang dùng sulfapyridin nhưng tác dụng phụ hạ bạch cầu nên bệnh nhân cũng không thể tiếp tục. Bệnh nhân trở lại với corticosteroid và đáp ứng tốt với prednisone 40mg/ngày. Sau đó 1 năm, bệnh nhân xuất hiện các tổn thương rụng tóc, đau khớp, protein niệu, anti ANA dương tính và sinh thiết thận có lắng đọng IgG dạng hạt ở cầu thận. Bệnh nhân được chẩn đoán xác định với Lupus ban đỏ hệ thống thể bọng nước.

Case lâm sàng tại Bệnh viện Da liễu Trung ương
Trẻ nam, 5 tuổi, dân tộc Mường. Bệnh nhân là con một, chưa phát hiện tiền sử bản thân và gia đình bất thường. Trẻ nhập Bệnh viện Da liễu Trung ương ngày 27/06/2019 với lý do bọng nước căng rải rác tay chân thân mình, ngứa nhiều.
Bệnh diễn biến khoảng 2 tháng nay, bệnh nhân có các bọng nước ở vùng mặt sau đó lan rộng ra toàn bộ tay chân thân mình, đã đi khám nằm Bệnh viện tỉnh Thanh Hóa chẩn đoán Duhring Brocq điều trị thuốc kháng sinh tiêm và thuốc bôi nhưng không đỡ.
Bệnh nhân vào viện trong tình trạng tỉnh táo, tiếp xúc tốt, sốt 38.2 độ C, cân nặng 13kg. Khám hô hấp, tim mạch, tiêu hoá chưa phát hiện bất thường.
Tổn thương cơ bản ở mặt là bọng nước nông nhăn nheo, một số trợt đóng vảy tiết vàng nâu. Nhiều tổn thương đa dạng ở thân mình, tay chân, sinh dục: dát đỏ, sẩn phù dạng bia bắn, các bọng nước căng to, một số dạng vòng. Diễn biến bệnh không liên quan đến ăn uống.
Bệnh nhân được chẩn đoán lâm sàng với IgA dạng dải hay Pemphigoid bọng nước và chỉ định một số xét nghiệm.

Kết quả xét nghiệm
– CTM: HC: 5.73 G/l, BC: 13.4 G/l, TT: 58%, TC: 233G/l.
– Hoá sinh: Albumin: 23 g/l, Protein: 65g/l, AST: 159, ALT: 299 U/l
– Nước tiểu: Protein niệu: 3.7g/24h
– DsDNA: +98OD
– ANA Hep2: Speckled 3+
– Tế bào gai: Không thấy tế bào gai lệch hình, nhiều bạch cầu đa nhân trung tính
– MDHQGT: IgG dương tính thành dải ở màng đáy
– MDHQTT: IgA, IgG, C3, Fi dương tính dạng hạt thô dọc theo màng đáy và thành mạch. IgM âm tính.
– Sinh thiết HE (mã tiêu bản: 194769): bọng nước dưới thượng bì, thượng bì quá sản nhẹ. Trung bì xâm nhập bạch cầu đa nhân trung tính, ít bạch cầu đơn nhân quanh mạch và phần phụ. Không rõ lắng đọng mucin.
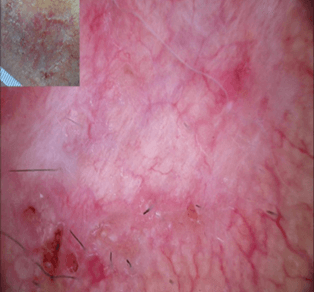
Bệnh nhân được chẩn đoán Lupus ban đỏ bọng nước, điều trị bằng Solumedrol 1mg/kg/ngày, tổn thương cải thiện nhanh sau 4 ngày và cải thiện nhiều sau 10 ngày.
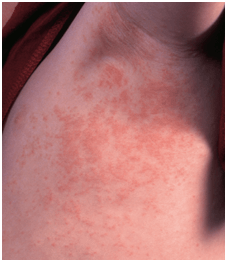
Bàn luận
Cơ chế bệnh sinh trong lupus ban đỏ thể bọng nước là là do tự kháng thể chống lại NC1 và NC2 (noncollagenous type 1 và 2) của collagen typpe VII là thành phần quan trọng kết nối lamina densa và trung bì; ngoài ra còn tìm thấy tự kháng thể chống lại laminin 322, laminin 311, hoặc kháng nguyên pemphigoid bọng nước type 1; vai trò của hóa ứng động bạch cầu đa nhân trung tính cũng được đề cập đến. Xét nghiệm cho da người bình thường tiếp xúc trực tiếp với tự kháng thể trong máu bệnh nhân BSLE thấy có hiện tượng tách thượng-trung bì, xâm nhập bạch cầu đa nhân trung tính chứng minh được cơ chế này.
BSLE là một thể của SLE và chỉ chiếm khoảng 5% trong tổng số bệnh nhân SLE. Trong nhiều nghiên cứu, hầu hết bệnh nhân phát hiện BSLE đã được chẩn đoán là SLE nhưng trong một số trường hợp, đặc biệt là ở trẻ em, BSLE là biểu hiện đầu tiên của SLE.
Biểu hiện BSLE không liên quan đến mức độ hoạt động của SLE nhưng có thể liên quan đến viêm thận lupus. Viêm thận lupus trong SLE chung chiếm khoảng 21.5% với cơ chế là lắng đọng phức hợp miễn dịch, làm dày màng đáy, tăng sinh tế bào, xơ hoá tại cầu thận. Một nghiên cứu trên 128 bệnh nhân BSLE từ 1980-2016, có đến 50% số bệnh nhân có tổn thương viêm thận lupus. Cơ chế viêm thận lupus trong BSLE chưa rõ ràng. Bình thường, collagen type VII không có mặt ở cầu thận nhưng trong BSLE, sự huy động bạch cầu đa nhân trung tính làm kích hoạt phản ứng miễn dịch ở cầu thận và ống thận, làm tổn thương chấn nền ngoại bào, làm tăng sinh collagen. Tương tự lupus ban đỏ hệ thống chung, viêm thận lupus trong BSLE chủ yếu là class III và IV trên sinh thiết thận, chiếm đến 84%.
Về lâm sàng, tổn thương bọng nước của BSLE khó phân biệt với Pemphigoid bọng nước, IgA dạng dải, Durhing Brocq hay Ly thượng bì bọng nước mắc phải. Tổn thương bọng nước trong BSLE thường diễn biến cấp tính, là bọng nước dưới thượng bì với tính chất căng, trong trền nền dát đỏ hoặc da lành, có viền đỏ xung quanh. Vị trí hay gặp là vùng tiếp xúc với ánh sáng như mặt, cổ, thân mình, chi trên. Có thể gặp tổn thương niêm mạc như trợt niêm mạc miệng. Tổn thương da thường không để lại sẹo và milia nhưng 16% bệnh nhân cho thấy để lại sẹo và 21% bệnh nhân có milia. Sau khi cải thiện, hay gặp tổn thương giảm sắc tố hơn là tăng sắc tố. Ngoài ra, có thể gặp các tổn thương khác đa dạng như tổn thương bia bắn không điển hình hay sẩn phù mày đay. Triệu chứng cơ năng thường gặp là ngứa nhưng không ít trường hợp không có triệu chứng cơ năng.
Giải phẫu bệnh là một tiêu chuẩn quan trọng để chẩn đoán BSLE. Tiêu bản nhuộm HE thường thấy hình ảnh bọng nước dưới thượng bì, xâm nhập viêm bạch cầu đa nhân trung tính trong bọng nước và trung bì nông, có thể tạo thành các áp xe nhỏ, lắng đọng mucin, không có hiện tượng “interface dermatitis”. Miễn dịch huỳnh quang trực tiếp thấy lắng đọng IgG thành dải dọc màng đáy hay gặp nhất (70 – 80%), 30% còn lại lắng đọng IgG dạng hạt, 70% các trường hợp bệnh còn lắng đọng các kháng thể khác kèm theo như: IgM, IgA, C3. Miễn dịch huỳnh quang gián tiếp tách muối chia tách tại lamina lucida, kháng thể lắng đọng hướng về phía trung bì tại đáy bọng nước.
Tiêu chuẩn chẩn đoán của bệnh theo tiêu chuẩn của Camisa và Shrama:
(1) Đủ tiêu chuẩn lupus ban đỏ hệ thống theo ACR 1997
(2) Lâm sàng: mụn nước, bọng nước cấp tính trên nền da thường hoặc nền da đỏ.
(3) Mô bệnh học: bọng nước dưới thượng bì với sự thâm nhiễm bạch cấu đa nhân trung tính.
(4) MDHQ lắng đọng dạng hạt hoặc dạng dải IgG có thể có IgA, IgM, C3 ở vùng màng đáy.
(5) Kháng thể kháng lại collagen type VII chẩn đoán trên MDHQ gián tiếp tách muối, hoặc ELISA, hoặc immunoblotting.
BSLE cần chẩn đoán phân biệt với các bệnh bọng nước tự miễn và các bệnh SLE có tổn thương bọng nước:


Các tổn thương thứ phát trên bệnh nhân SLE như:
– Lupus ban đỏ da cấp dạng ly thượng bì nhiễm độc (Toxic epidermal necrolysis like acute cutaneous lupus erythematous) với tổn thương là các mảng đỏ bỏng nắng, bọng nước thứ phát
– Bệnh thứ phát/SLE với thể trạng miễn dịch suy giảm như chốc bọng nước, nhiễm Herpes simplex lan toả, Herpes zoster lan toả…
– Hội chứng kháng Phospholipid/SLE gây ra hiện tiện xuất huyết dưới ra, từ đó hoại tử, bọng nước thứ phát.
Về điều trị BSLE, lựa chọn đầu tiên là dapson với đáp ứng nhanh chỉ sau vài ngày. Dapsone là một kháng sinh, diệt khuẩn với cơ chế ức chế acid folic, từ đó ức chế sự nhân lên của vi khuaanr. Trong BSLE, dapsone làm giảm hoạt động của bạch cầu đa nhân trung tính do ức chế enzym myeloperoxidase, ức chế hoá ức động bạch cầu, làm giảm chức năng bạch cầu. Liều dùng ở người lớn bắt đầu 50 mg/ngày sau đó tăng 100 mg/ngày để đạt hiệu quả kiểm soát, khi đạt đáp ứng hoàn toàn thì giảm liều tối thiếu để duy trì. Theo kinh nghiệm điều trị của các chuyên gia, liều duy trì dao động từ 25 – 100mg. Do tính chất của bệnh, điều trị dapson kéo dài trong vòng 1 năm, nếu dùng dapson 100 mg/ngày trong 1 tháng mà bệnh không đáp ứng thì cần xem lại chẩn đoán, thay đổi điều trị. Liều với trẻ em 1,5 mg/kg/ngày, không quá 2 mg/kg/ngày. Cần lưu ý tác dụng phụ tan máu trên bệnh nhân thiếu men G6PD, vì thế cần làm xét nghiệm kiểm tra men G6PD trước khi cho bệnh nhân dùng dapson.
Trong nghiên cứu trên 128 bệnh nhân, trong số 63 bệnh nhân được dùng dapsone thì có đến 57 bệnh nhân đáp ứng điều trị. Ngoài ra, các thuốc ức chế miễn dịch khác cũng có vai trò trong một số trường hợp chống chỉ định hoặc không dung nạp với dapson.
Kết luận
BSLE là một thể hiếm gặp của BSLE và các nhà lâm sàng cần nghĩ đến BSLE để chẩn đoán phân biệt với các bệnh da bọng nước thường gặp khác. BSLE hay gặp tổn thương thận. Chẩn đoán BSLE dựa vào lâm sàng và cận lâm sàng. Điều trị hàng đầu của BSLE là dapson, ngoài ra, các thuốc ức chế miễn dịch khác cũng có vai trò nhất định trong một số trường hợp.
TÀI LIỆU THAM KHẢO:
Bài viết: BSNT Hồ Phương Thùy
Đăng bài: Phòng CTXH
Email của bạn sẽ không được hiển thị công khai. Các trường bắt buộc được đánh dấu *
Bệnh viện Da liễu Trung ương đạt Huy chương Vàng: Bóng bàn đôi nam nữ lứa tuổi dưới 40.
Tin hoạt động- 1 tuần trước