Thông báo mời chào giá đăng ký thực hiện dự toán mua sắm
.
Thông báo- 3 giờ trước
Sáng: 7h30-12h00
Chiều: 13h30-16h30
Sáng: 6h00-7h30
Sáng: 7h30-12h00
Chiều: 14h-17h30
1. GIỚI THIỆU
Viêm da cơ là một bệnh mô liên kết tự miễn mạn tính, với các tổn thương da đặc trưng kèm theo yếu mỏi cơ, viêm phổi kẽ, và tổn thương cơ quan khác. Cho đến nay người ta vẫn chưa thực sự hiểu rõ căn nguyên và cơ chế bệnh sinh của bệnh. Nhiều bằng chứng cho thấy viêm da cơ là bệnh rối loạn qua trung gian miễn dịch mà bản chất là bệnh lý vi mạch có kháng thể đặc hiệu với kháng nguyên lắng đọng gây tổn thương da, cơ và các cơ quan khác. Vảy nến là một bệnh da viêm mạn tính qua trung gian tế bào T và có các yếu tố tự miễn tham gia vào cơ chế bệnh sinh. Đã có nhiều chứng minh về mối liên quan giữa vảy nến và các bệnh đồng mắc có yếu tố tự miễn như bệnh viêm tuyến giáp, đái tháo đường, viêm ruột, các bệnh da bọng nước tự miễn. Tuy nhiên, đồng mắc giữa viêm da cơ và vảy nến là vô cùng hiếm gặp.
2. BÁO CÁO CA BỆNH
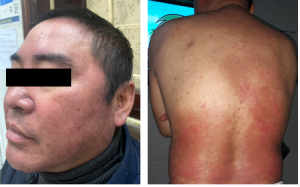
Bệnh nhân nam, 45 tuổi, xuất hiện các tổn thương dát đỏ, bong vảy, ranh giới rõ vùng đầu, rải rác ở khuỷu tay, đầu gối, cẳng chân được chẩn đoán vảy nến cách hiện tại 20 năm. Bệnh nhân được quản lý chủ yếu bằng thuốc bôi tại chỗ, tổn thương nặng lên và ổn định từng đợt. Cách vào viện 4 tháng, bệnh nhân xuất hiện nhiều tổn thương dát đỏ tươi, bong vảy trắng vùng đầu, mặt, cẳng chân; một số tổn thương thẫm màu vùng lưng, ngực (Hình 1, 2, 3). Bệnh nhân được điều trị bằng methotrexate 15mg/tuần, corticoid bôi tại chỗ, dưỡng ẩm. Tổn thương dát đỏ bong vảy có cải thiện.
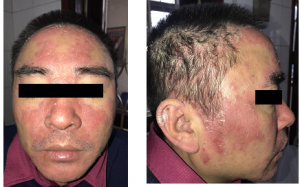
Hình 1: Dát đỏ, ranh giới rõ ở vùng mặt và da dầu
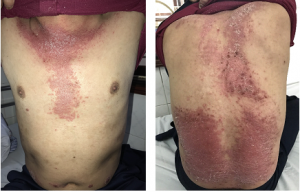
Hình 2: Dát đỏ bong vảy, một số màu thẫm màu, ở vùng ngực, lưng
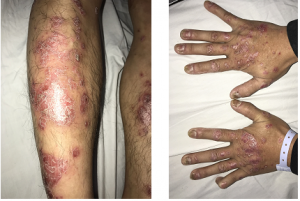
Hình 3: Tổn thương dát đỏ, ranh giới rõ, bong vảy mỏng ở vùng cẳng chân. Tổn thương rỗ móng, vàng móng tay
Khám lúc vào viện (Hình 7,8,9):Cách vào viện 1 tháng, bệnh nhân xuất hiện nhiều tổn thương dát đỏ sẫm màu, có ít vảy ở mặt, lưng, cánh tay. Đồng thời, bệnh nhân mỏi đùi hai bên, hạn chế đi lại. Tổn thương da tăng dần và tình trạng đau mỏi cơ nặng lên, bệnh nhân được nhập Bệnh viện Da liễu Trung ương.
– Bệnh nhân toàn trạng ổn định. Cân nặng: 60kg.
– Tổn thương sẩn, mảng dát đỏ ranh giới tương đối rõ, bong vảy trắng mỏng rải rác đầu, khuỷu, chân hai bên.
– Dát, mảng đỏ thẫm màu rượu vang, ranh giới rõ vùng mặt,cổ, lưng, cánh tay.
– Có các dấu hiệu: V-sign, Shawl-sign, Holster.
– Sẩn Gottron mu tay hai bên.
– Móng tayrỗ, vàng móng, dày móng.
– Đau mỏi đùi, bắp chân hai bên, có dấu hiệu ghế đẩu. Không đau mỏi khớp.
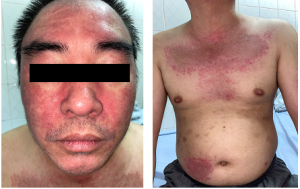
Hình 4: Tổn thương dát đỏ màu rượu vang, ít vảy mỏng.
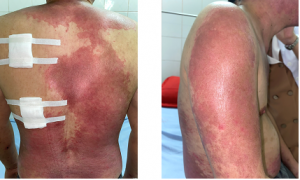
Hình 5: Dát đỏ màu rượu vang vùng lưng và mặt ngoài cánh tay hai bên
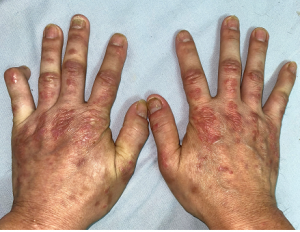
Hình 6: Sẩn gottron mu tay, rỗ móng tay hai bên
Xét nghiệm:
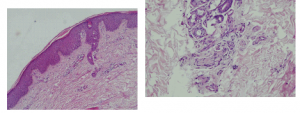
Hình 7: Quá sản thượng bì dạng vảy nến. Xâm nhập viêm phần phụ, lắng đọng mucin.
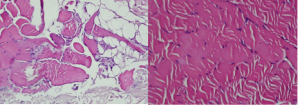
Hình 8: Xâm nhập viêm giữa các bó cơ. Hình ảnh hoại tử bó cơ.
Chẩn đoán: Viêm da cơ – Vảy nến thể mảng
Bệnh nhân được điều trị khởi đầu bằng Methylprednisolon 60mg/ngày, kèm theo Methotrexate 15mg/tuần, Acid folic 15mg/tuần. Sau 3 tuần điều trị ổn thương da đỡ đỏ, bệnh nhân còn đau mỏi cơ; xét nghiệm CK: 1818 U/l. Bệnh nhân được thay đổi điều trị gồm Methylprednisolon và Mycophenolat mofetil 2g/ngày. Sau 2 tuần, bệnh nhân đỡ đau mỏi cơ, CK: 1254U/l. Sau 4 tháng điều trị, hiện bệnh nhân đang duy trì medrol 16mg/ngày,Mycophenolat mofetil 2g/ngày, hết đau mỏi cơ, tổn thương da đỡ(Hình 9,10), CK trở về giá trị bình thường (57 U/l).
Hình 9: Tổn thương da đỡ đỏ, một số sẩn đỏ bong vảy trắng vùng lưng
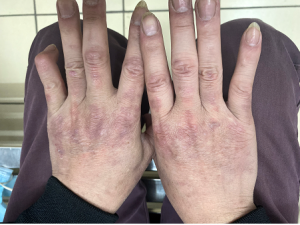
Hình 10: Tổn thương dát thâm mu bàn tay
3. BÀN LUẬN
Vảy nến là một bệnh da viêm mạn tính, tái phát, kèm theo nhiều bệnh đồng mắc, trong đó các bệnh tự miễn cũng là một trong các bệnh đồng mắc phổ biến. Cơ chế chung giữa vảy nến và các bệnh tự miễn thông qua miễn dịch tự nhiên, miễn dịch tế bào nhưtế bào Th-17 và một số cytokin chung như: interferon, TNF-α, IL-17, IL-12, IL-23…
Tỉ lệ mắc các bệnh mô liên kết tự miễn bao gồm lupus ban đỏ hệ thống, xơ cứng bì, viêm da cơ, hội chứng Sjogren… cao hơn ở nhóm bệnh nhân vảy nến so với nhóm dân số chung. Trong nghiên cứu của Hyun Jeong Ju và cộng sự đăng trên Tạp chí Học viện Da liễu Hoa Kỳ (JAAD) năm 2018 trên 267,230 bệnh nhân vảy nến và 267,230 bệnh nhân chứng cho thấy rằng, vảy nến liên quan có ý nghĩa thống tới một số bệnh tự miễn. Trong nghiên cứu này, các bệnh có liên quan chặt bao gồm: Xơ cứng bì hệ thống (OR: 2.410), Viêm da cơ/Viêm đa cơ (OR: 2.303), Lupus ban đỏ hệ thống (OR: 1.448) và ở nam thì liên quan chặt hơn so với nữ.
Vảy nến và viêm da cơ có chung một số mắt xích trong con đường viêm bao gồm IFN-α,β,γ, TNF-α, IL-17, IL-23. Những cytokin này đều có liên quan đến mức độ nặng của viêm da cơ và vảy nến, đồng thời đều tăng trong giai đoạn sớm của bệnh.Tổn thương da trong vảy nến cũng như viêm da cơ đềutập trung nhiều tế bào đuôi gai dạng tương bào (plasmocytoid dendritic cell) bộc lộ nồng độ IFN-γcao.
Cho đến nay, chưa có phác đồ điều trị cụ thể nào cho các bệnh nhân đồng mắc viêm da cơ, vảy nến. Dữ liệu điều trị chủ yếu là các trường hợp lâm sàng đơn lẻ và được cá thể hóa theo từng bệnh nhân.
Các điều trị cổ điển như corticoid bôi, methotrexate uống, cyclosporin, mycophenolate mofetil, azathioprin đều có tác dụng trong vảy nến và viêm da cơ, tuy nhiên liều và hiệu quả không giống nhau trong hai bệnh này. Corticoid toàn thân là thuốc đầu tay trong điều trị tổn thương cơ trong viêm da cơ, tuy nhiên việc dừng corticoid có thể làm bùng phát vảy nến. HCQ là lựa chọn hàng đầu trong tổn thương da của bệnh viêm da cơ nhưng HCQ có nguy cơ làm nặng bệnh vảy nến nên cũng không được ưu tiên dùng ở bệnh nhân viêm da cơ đồng mắc vảy nến. Liệu pháp ánh sáng là một chỉ định phổ biến trong điều trị vảy nến mức độ trung bình đến nặng. Ngược lại, trong viêm da cơ, phơi nhiễm với ánh sáng kéo dài có khả năng làm nặng các tổn thương da. Các bệnh nhân viêm da cơ được khuyên tránh ánh sáng mặt trời cũng như các nguồn sáng UV nhân tạo. Do vậy, UVB là một chống chỉ định trong bệnh nhân viêm da cơ đồng mắc với vảy nến.
Những điểm chung trong con đường cytokin giữa viêm da cơ và vảy nến mở ra một số hướng dùng thuốc sinh học trong việc điều trị viêm da cơ đồng mắc vảy nến. TNF-α là một cytokin tiền viêm liên quan đến sinh bệnh học nhiều tình trạng viêm, trong đó có vảy nến và viêm da cơ. Trong vảy nến, kháng TNF-α được dùng khá phổ biến, có hiệu quả làm giảm nồng độ TNF-α trong huyết thanh và tại tổn thương sau điều trị. Điều này gợi ý rằng, tác dụng gây viêm của cytokin là một mắt xích rất quan trọng trong tiến triển viêm. Mặc dù viêm da cơ là một bệnh viêm liên quan đến TNF-α tuy nhiên an toàn và hiệu quả của kháng TNF-α trong viêm da cơ chưa được chứng minh rõ ràng. Một vài trường hợp bệnh nhân người lớn viêm da cơ đáp ứng với điều trị bằng kháng TNF-α; tuy nhiên cũng có một số trường hợp nặng lên sau dùng infliximab và etanercept.
Do vai trò của IL-17 và IL-23 đều có trong vảy nến và viêm da cơ, các thuốc sinh học ức chế IL-17, IL-23 được hứa hẹn là có hiệu quả ở bệnh nhân vảy nến đồng mắc viêm da cơ. Gần đây, ustekinumab được báo cáo điều trị thành công một số trường hợp vảy nến đồng mắc với các bệnh mô liên kết tự miễn. Ustekinumab là kháng thể đơn dòng kháng IL-12/23, được chỉ định điều trị vảy nến ở người lớn và trẻ em trên 12 tuổi và đã được chứng minh về tính an toàn và hiệu quả trong vảy nến. Một trường hợp bệnh nhân mắc hội chứng kháng enzym tổng hợp (anti synthetase syndrome) có dấu hiệu bàn tay cơ khí đồng mắc vảy nến được điều trị thành công với ustekinumab. Một vài trường hợp khác cũng báo cáo điều trị thành công vảy nến đồng mắc viêm da cơ thanh thiếu niên bằng ustekinumab.
Ở bệnh nhân trên, tại thời điểm nhập viện, corticoid toàn thân giúp kiểm soát tổn thương viêm da cơ nặng tuy nhiên với mục tiêu giảm liều corticoid nhanh, mycophenolat mofetil được bổ sung với ít tác dụng phụ hơn so với các thuốc ức chế miễn dịch khác. Bệnh nhân đáp ứng điều trị, hiện tình trạng viêm da cơ của bệnh nhân được quản lý ổn định.
4. KẾT LUẬN
Không thể loại trừ một bệnh nhân vừa mắc vảy nến vừa mắc các bệnh mô liên kết tự miễn trong đó có viêm da cơ. Chẩn đoán vảy nến đồng mắc với viêm da cơ khi có đủ tiêu chuẩn của cả hai bệnh. Chưa có phác đồ điều trị cụ thể cho bệnh nhân, chủ yếu dựa trên lâm sàng của từng ca bệnh cụ thể. Bởi mắt xích chung là các cytokin, thuốc sinh học là một lựa chọn có tiềm năng để điều trị một bệnh nhân đồng mắc viêm da cơ và vảy nến.
TÀI LIỆU THAM KHẢO
Bài viết: BSNT Hồ Phương Thùy
Đăng bài: Phòng CTXH
Email của bạn sẽ không được hiển thị công khai. Các trường bắt buộc được đánh dấu *