Biến chứng tiêm Filler tại cơ sở làm đẹp không uy tín
.
Tin sức khỏe- 19 giờ trước
Sáng: 7h30-12h00
Chiều: 13h30-16h30
Sáng: 6h00-7h30
Sáng: 7h30-12h00
Chiều: 14h-17h30
3.2. Ung thư tế bào hắc tố thể u
Thể này thường hay gặp ở lứa tuổi 50 đến 60 tuổi, nam gặp nhiều hơn nữ.
Thương tổn là những u nhỏ, nồi cao trên mặt da, hình vòm đôi khi có cuống, thường có màu nâu đỏ. Thương tổn có thế loét, hay dễ chảy máu, hay táng sắc tố rải rác trên bề mặt. Thương tổn hay gặp ở thân mình, tuy nhiên có thể gặp ở bất kỳ vị trí nào trên cơ thể. Bệnh tiến triển nhanh nên thường được chẩn đoán muộn hơn so với thể nông bề mặt và có tiên lượng xấu.
Chẩn đoán phân biệt với u máu, ung thư tế bào đáy thể tăng sắc tố, histiocytoma hay u máu xơ hóa.
3.3. Ung thư tế bào hắc tố của Dubreuilh
Loại ung thư này thường gặp ở người nhiều tuổi. Thương tổn là các dát màu nâu hay đen hình dạng không đều. Các dát này thường xuất hiện ở vùng da hở như má, thái dương và trán. Thương tồn tiến triển lâu nhiều tháng, nhiều năm có xu hướng lan rộng ra xung quanh đồi khi lành ở giữa, sau đó xuất hiện u ở trên tổn thương, báo hiệu
sự xâm lấn sâu xuống phía dưới.
Ở giai đoạn sớm, cần chẩn đoán phân biệt với dày sừng da dầu, dày sừng do ánh nắng. Cả hai loại tổn thương này đều rất nông trên bề mặt, tăng sắc tố đồng đều, mầu nâu xám, không bóng.
3.4. Các thể khác của ung thư tế bào hắc tố
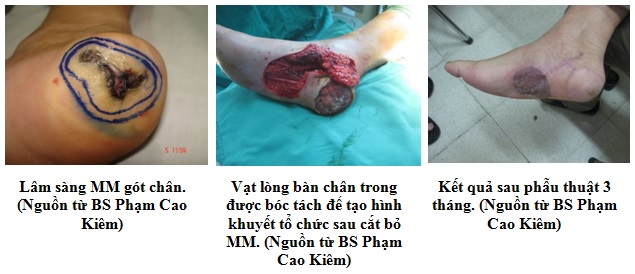
3.4.1. Thể đầu chi
Loại ung thư này chiếm khoảng 10% ung thư tế bào hắc tố ở người da trắng và chiếm trên 50% các trường hợp ung thư tế bào hắc tố ở châu Á.
Thương tổn thường gặp ở lòng bàn tay, bàn chân, đặc biệt là ở gót chân (chiếm 50% ung thư tế bào hắc tố ở bàn chân). Khởi đầu là một vùng da tăng sắc tố màu sắc không đồng nhất, màu nâu xen kẽ màu đen xám, giới hạn khồng rõ ràng, không đau, không ngứa. Thương tổn lan rộng ra xung quanh, có thể loét hay xuất hiện các khối u nổi cao.
Một số tác giả cho rằng nốt ruồi ở một số vị trí dễ sang chấn như bàn tay, bàn chân, hay vùng cạo râu dễ bị hư biến thành ung thư tế bào hắc tố và khuyên nên cắt bỏ sớm những nốt ruồi ở những vị trí này.
Cần chẩn đoán phân biệt loại ung thư này với xuất huyết do sang chấn nhất là ở gót chân, cần dựa vào tiền sử sang chấn và tiến triển của tổn thương. Đối với xuất huyết, tổn thương lúc đầu thường thẫm màu sau đó chuyển sang màu xanh và vàng rồi khỏi trong thòi gian ngắn khoảng 1 tuần đến 10 ngày.
Ung thư tế bào hắc tố dưới móng biểu hiện bàng các thương tổn tăng sắc tố không đều, chiếm một phần hay toài} bộ nền của móng. Thương tổn có thề lan sang phần da phủ móng (dấu hiệu Hutchinson). Đây là dấu hiệu rất quan trọng giúp cho chẩn đoán.
Ung thư tế bào hắc tố dưới móng thường được chẩn đoán muộn vì dễ nhầm với các bệnh khác như nốt ruồi dưới móng, xuất huyết do sang chấn, viêm quanh móng, nhiễm nấm, hạt cơm dưới móng. Do vậy, với bất kỳ một thương tổn táng sắc tố dưới móng, phải được khám kỹ, nhất là với những thương tổn lan hết chiều dài của móng.
3.4.2. Thể niêm mạc
Ung thư tế bào hắc tố có thể thấy ở niêm mạc miệng, sinh dục, quanh hậu môn, nhưng hiếm gặp. Thương tổn thường là mảng da tăng sắc tố, tiến triển nhanh chóng lan ra xung quanh, nhưng cũng có thể phát triển rất chậm nhiều năm trước khi nổi cao trên mặt da. Đối với tất cả những thương tổn tăng sắc tố ở niêm mạc, cần làm sinh thiết mặc dù về mặt lâm sàng chưa có biểu hiện ác tính.
3.4.3. Ung thư tế bào hắc tố có giảm sắc tố xung quanh tồn thương
Hiện tượng này đôi khi cũng xảy ra ở xung quanh một nốt ruồi (nốt ruồi Sutton hay halo naevus) và thường xảy ra vào giai đoạn đầu của bệnh.Trên hình ảnh mô bệnh học người ta thấy có sự thâm nhiễm nhiều bạch cầu và có thể đây là phản ứng của cơ thể chống lại các tế bào ung thư. Ý nghĩa của hiện tượng này chưa rõ, nhưng những bệnh nhân như vậy thường có tiên lượng tốt.
3.4.4. Ung thư tế bào hắc tố phát triển từ nốt ruồi
Trên 50% các trường hợp ung thư tế bào hắc tố xuất hiện ở vùng da bình thường. Tuy nhiên, ung thư tế bào hắc tố có thể xuất phát từ những tổn thương sắc tố (nốt ruồi, bớt sắc tố bẩm sinh). Bệnh nhân càng có nhiều nốt ruồi không điển hình càng có nguy cơ hư biến thành ung thư tế bào hắc tố. Những bệnh nhân có nốt ruồi không điển hình mà không có tiền sử gia đình có người mắc ung thư tế bào hắc tố thì nguy cơ hư biến cao gấp 80 lần so với người bình thường và những người có các nốt ruồi không điển hình kết hợp với có tiền sử gia đình có người bị ung thư tế bào hắc tố thì nguy cơ này tăng lên từ 100 đến 400 lần. Do vậy, cần theo dõi sự tiến triển của các nốt ruồi. Trong trường hợp nốt ruồi có những thay đổi, cần phẫu thuật cắt bỏ và nên theo dõi 3 đến 6 tháng một lần. Trường hợp cần thiết có thể chụp ảnh để dễ so sánh.
3.4.5. Ung thư tế bào hắc tố thứ phát
Khoảng 5% ung thư tế bào hắc tố là thương tổn thứ phát mà không thấy thương tổn nguyên phát. Thương tổn thường là một khối u đơn độc, không táng sắc tố (Achromic), khu trú dưới da hoặc trong da hay niêm mạc. Thương tồn này có thể là sự di căn từ u hắc tố ở các cơ quan phủ tạng, hoặc ở da đã thoái triển. Thực tế cho thấy rất nhiều trường hợp không xác định được thương tổn nguyên phát.
4. MÔ BỆNH HỌC
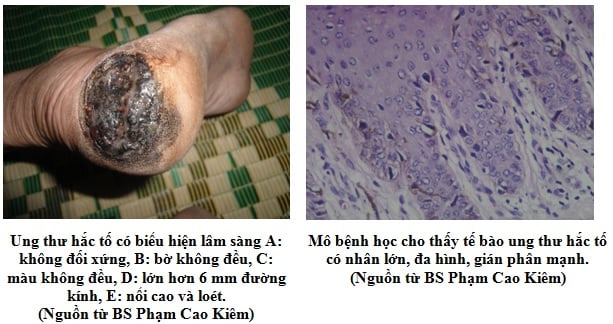
Nhìn chung, ung thư tế bào hắc tố trên tiêu bản nhuộm H&E có hình ảnh tăng sinh, thâm nhập của các tế bào hắc tố ở biểu bì và trung bì. Các tế bào chưa biệt hóa, nhân to, bắt màu đậm, có hiện tượng rối loạn phân bào, thâm nhiễm bạch cầu, tăng sinh mạch máu, có thể có loét.
Clark và cộng sự phân chia về mặt mô bệnh học ung thư tế bào hắc tố thành hai loại: ung thư tế bào hắc tố xâm lấn bề mặt và bề sâu. Ở giai đoạn lan tỏa bề mặt, chỉ có rất ít các tế bào ở trung bì mà chủ yếu ở biểu bì. Ngược lại ở giai đoạn phát triển theo chiều sâu, thì các tế bào hắc tố tập chung chủ yếu ở trung bì.
Trong một số trường hợp đặc biệt, các tế bào ung thư rải rác hay thành cụm ở lớp tế bào đáy và trung bì nông, đôi khi giống với hình ảnh của bệnh Paget, vì vậy một số tác giả còn gọi thể này là ung thư tế bào hắc tố dạng Paget.
Về mô bệnh học đôi khi khó chẩn đoán phân biệt giữa ung thư tế bào hắc tố với Halo naevus (nốt ruồi Sutton) và naevus spitz, cần phải kết hợp với lâm sàng trong chẩn đoán xác định.
Xét nghiệm hóa mô miễn dịch sừ dụng các kháng thể kháng PslOO, NK C3 hay HMB45 giúp chẩn đoán xác định bệnh.
Nhiều chỉ số mô bệnh học có giá trị trong tiên lượng bệnh. Chỉ số Clark đánh giá mức độ xâm lấn của tổ chức u ở các mức độ khác nhau, cụ thể:
– Xâm lấn ở biểu bì hay ung thư tại chỗ.
– Xâm lấn trung bì nông: chỉ có một vài tế bào ở nhú bì.
– Xâm lấn toàn bộ nhú bì.
– Xâm lấn trung bì sâu.
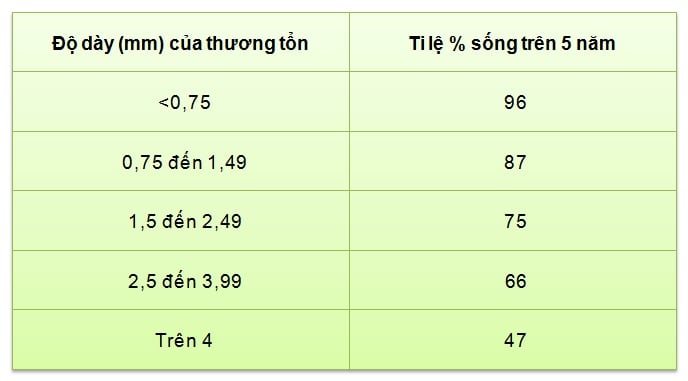
Hiện nay chỉ số Breslow về độ dày của thương tổn được đo từ lớp hạt của biểu bì đến phần sâu nhất của tồn thương nguyên phát, được coi là yếu tố quan trọng để đánh giá mức độ xâm lấn của tổ chức u và giúp cho việc tiên lượng bệnh:
5. CHẨN ĐOÁN
Chẩn đoán xác định ung thư tế bào hắc tố cần dựa vào lâm sàng và mô bệnh học. Khi bệnh nhân có một tổn thương tăng sắc tố trên da, chúng ta có thể dựa vào hệ thống triệu chứng ABCDE của Hoa kỳ để xem xét thương tổn này đã bị ung thư chưa, cụ thể:
– Tổn thương không đối xứng (A- asymetry).
– Bờ không đồng đều (B -irregular border).
– Màu không đều (C -irregular color).
– Kích thước trến 1 cm (D-Diameter).
– Tiến triển nhanh trong thòi gian 6 tháng trở lại (E-Evolution).
Ngoài ra chúng ta có thể dựa vào bảng tiêu chuẩn của Glasgow gồm 7 tiêu chuẩn: 3 chính và 4 phụ.
Các tiêu chuẩn chính:
– Thay đổi kích thước
– Thay đổi hình dạng
– Thay đồi màu sắc
– Các tiêu chuẩn phụ
– Đường kích lớn hơn 7 mm
– Viêm
– Trợt hay chảy máu
– Ngứa hoặc thay đổi cảm giác.
Bất kỳ một tổn thương nào có một tiêu chuẩn chính ở người lớn thì cần phải phẫu thuật cắt bỏ, trường hợp có một tiêu chuẩn phụ thì có thể nghi ngờ.
Trên thực tế lâm sàng nếu có tổn thương nghi ngờ là ung thư tế bào hắc tố cần sinh thiết hay phẫu thuật cắt bỏ toàn bộ tổn thương để làm mô bệnh học và hóa mô miễn dịch với các kháng nguyên đặc hiệu, cần lưu ý không nên sinh thiết bằng punch vì có nguy cơ làm di căn các tế bào ung thư.
6. ĐIỀU TRỊ
Mặc dù ung thư tế bào hắc tố được coi là một trong những ung thư rất ác tính, nhưng nếu được chẩn đoán sớm và điều trị kịp thời thì khả năng sống trên 5 năm sau điều trị là trên 80%.
– Phẫu thuật cắt bỏ rộng tổn thương là biện pháp điều trị hữu hiệu nhất. Giới hạn của đường rạch cách bờ tồn thương dựa vào chỉ số Breslow:
+ Chỉ số Breslow < lmm thì đường rạch da cách bờ tổn thương 1 cm.
+ Chỉ số Breslow > lmm và < 2 thì đường rạch da cách bờ tổn thương 2 cm.
+ Chỉ số Breslow >2 mm thì đường rạch da cách bờ tổn thương 3 cm.
Nạo vét hạch: đối với những tổn thương có chỉ số Breslow trên lmm thì nên nạo vét hạch. Trước đây, người ta thường nạo vét lấy toàn bộ các hạch vùng. Sau một thòi gian điều trị bệnh nhân thường có các biến chứng tắc bạch mạch gây phù cứng. Hiện nay, để hạn chế các biến chứng này, nạo vét hạch chọn lọc được ứng dụng rộng rãi. Chất chỉ thị màu hoặc chất có gắn phóng xạ được tiêm vào tổri thương ở da sau đó dựa vào sự hiện diện của chất thị màu hay chất gắn phóng xạ tại các hạch vùng để cắt bỏ chọn lọc những hạch đó.
Email của bạn sẽ không được hiển thị công khai. Các trường bắt buộc được đánh dấu *
Tập huấn an toàn truyền máu cho điều dưỡng.
Tin hoạt động- 19 giờ trước
Thông báo: Bệnh viện Da liễu Trung ương mời các nhà thầu quan tâm nộp hồ sơ chào giá đăng ký thực hiện dự toán mua sắm Mỏ vịt nhựa..
Tin hoạt động- 2 ngày trước
Thông báo: Bệnh viện Da liễu Trung ương mời các nhà thầu quan tâm nộp hồ sơ chào giá đăng ký thực hiện dự toán mua sắm Test nhanh HCV..
Tin hoạt động- 2 ngày trước
Thộng báo: Lịch khám chữa bệnh dịp lễ Giỗ tổ Hùng Vương và 30/4 -1/5.
Tin hoạt động- 3 ngày trước