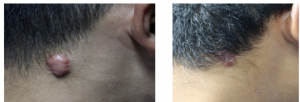
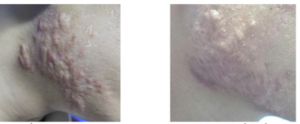
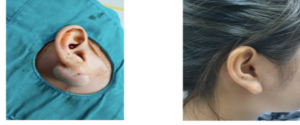
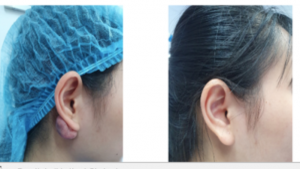
Thông báo: Bệnh viện Da liễu Trung ương mời các nhà thầu quan tâm nộp hồ sơ chào giá đăng ký thực hiện dự toán mua sắm Mỏ vịt nhựa.
Thông báo: Bệnh viện Da liễu Trung ương mời các nhà thầu quan tâm nộp hồ sơ chào giá đăng ký thực hiện dự toán mua sắm Mỏ vịt nhựa..
Tin hoạt động- 1 ngày trước